„Ich kann einfach schlecht verlieren“
Der Gehirnchirurg Prof. Dr. Peter Vajkoczy über Operationen zwischen Leben und Tod und die Wunder, die in Rehakliniken vollbracht werden können.

Lesen Sie den Artikel, um zu erfahren, wie Prof. Dr. Peter Vajkoczy mit Extremsituationen im Operationssaal umgeht und warum Rehabilitation für ihn ein unverzichtbarer Teil moderner Neurochirurgie ist. Sie erhalten persönliche Einblicke in Entscheidungen am Rand des Machbaren, in die Regenerationskraft des Gehirns und in die Bedeutung von Reha für ein selbstbestimmtes Leben nach schweren Eingriffen.
Herr Vajkoczy, im Operationssaal ziehen Sie stets Ihre grünen „Glücksschuhe“ an. Glauben Sie als Wissenschaftler an Glück und Pech?
Peter Vajkoczy: Ohne diese Schuhe würde ich sicher genauso gut operieren, aber ich bin schon etwas abergläubisch. Das mag daran liegen, dass meine Familie aus Ungarn stammt. Meine Eltern waren noch viel abergläubischer als ich. Ich hänge also an meinen grünen Clogs. Sie sind bequem und geben mir ein sicheres Gefühl.
Sie dürfen also niemals kaputt gehen … Ich habe inzwischen ein paar Ersatzschuhe, allerdings in blau.
Was fasziniert Sie am Gehirn? Wissenschaftlich fasziniert mich, dass wir noch relativ wenig wissen, vielleicht 20 oder 30 Prozent der Funktion und Wirkungsweise. Das Gehirn birgt deshalb einen wahren Schatz an spannenden Forschungsthemen. Als Operateur fasziniert mich, dass die Anatomie des Gehirns sehr ästhetisch ist. Ich bin immer wieder beeindruckt, was die Natur zustande gebracht hat. Ich bewege mich auch gerne am oder im Gehirn – anders als im Bauchraum beispielsweise, der sehr unübersichtlich ist und auch oft komisch riecht. Auch die Emotionalität des Gehirns zieht mich in den Bann. Wenn es ihm gut geht, wabert es ganz entspannt vor sich hin. Wenn es dagegen verletzt ist, dann wird es plötzlich ganz rot und schwillt an.
Ohne Intensivstation und Rehaklinik wären wir komplett auf-geschmissen.“
Prof. Dr. Peter Vajkoczy, Chefarzt der Klinik für Neurochirurgie der Charité in Berlin
Wie wichtig ist eine Reha nach einer Hirn-OP? Die moderne Neurochirurgie wäre ohne zwei Partner komplett aufgeschmissen: Das ist zum einen die Intensivstation. Die Patienten sind nach der OP meistens schwer krank und müssen gut überwacht werden. Der zweite ist die Rehabilitation. Wenn man bei der Operation bis an die Grenzen geht und den Tumor komplett entfernen möchte, dann nimmt man in Kauf, dass es zu postoperativen Ausfällen kommt, und hofft, dass das Gehirn sich davon erholt. Dabei sind die Rehakliniken ein extrem wichtiger Partner. Wenn Patienten nach drei Monaten zu uns kommen und die Defizite sich beinahe komplett zurückgebildet haben, dann weiß man wertzuschätzen, was in diesen Kliniken geleistet wird. Die Reha hat einen sehr hohen Stellenwert für uns.
Gibt es einen Fall, der Ihnen in letzter Zeit besonders in Erinnerung geblieben ist? Ja, ein junger Mann aus Baden-Württemberg mit einer komplexen Gefäßveränderung. Er hatte starke epileptische Anfälle, aus denen er gar nicht wieder richtig zu Bewusstsein kam. Ich hätte diese Missbildung nie operiert, wenn es ihm gut gegangen wäre. Aber die Operation war eine letzte verzweifelte Aktion. Zwölf Stunden haben wir im Operationssaal gekämpft. Zwei Tage später musste noch einmal nachoperiert werden. Er verließ das Krankenhaus mit einer halbseitigen Lähmung und war nicht klar im Kopf.
Und nach der Reha? Als die Familie danach wieder hier war, meinte seine Schwester, wir hätten ihr den Bruder wiedergeschenkt. Der Patient war wieder klar, konnte normal sprechen, saß nicht mehr im Rollstuhl und hatte nur noch eine Feinmotorikstörung in der Hand, aber keine Epilepsie mehr. Er machte sich nun sogar Gedanken über die Familienplanung, was zuvor undenkbar gewesen wäre. Das zu sehen, gibt dem ganzen Team Mut und Kraft, denn wir sind oft belastet durch den Zustand nach der OP. Ich bitte diese Patienten dann immer, auch auf der Intensivstation vorbeizugehen, denn es ist für die Mitarbeitenden dort auch eine enorme Motivation.
Peter Vajkoczy
ist 1968 in München geboren und seit 2007 Direktor der Neurochirurgie an der Berliner Charité. Er gilt als „Genie am Hirn“ und ist weltweit bekannt. Vajkoczy ist verheiratet und hat zwei Töchter.
Das Gehirn hat eine erstaunliche Fähigkeit, sich zu regenerieren. Wie funktioniert das? Die Regenerationsfähigkeit kann man stimulieren, etwa durch eine Reha. Aber wir arbeiten auch an technischen Verfahren. Im Gehirn besteht ein Gleichgewicht aus stimulierenden und hemmenden Einflüssen. Hemmende Einflüsse verhindern, dass es zu einer Überaktivierung kommt. Wenn Gehirnareale ausfallen, dann gehen die hemmenden Einflüsse meist von der gegenüberliegenden, gesunden Gehirnseite aus. Wir versuchen die Blockade aufzuheben, indem wir diese Areale mit elektrischen Impulsen stimulieren. Wir konnten inzwischen zeigen, dass Patienten sich auf diese Weise von einem Ausfall als Folge einer Operation schneller erholen. Die Regenerationsfähigkeit ist bei jungen Menschen übrigens besonders stark ausgeprägt und nimmt im Alter ab.
Ob eine Hirn-OP gut verlaufen ist, können Sie erst sagen, wenn der Patient aufgewacht ist? Ja, genau, und wir wünschen uns wegen dieser Ungewissheit immer, dass er oder sie schnell aufwacht. Wenn zum Beispiel eine Halbseitenlähmung auftritt, dann führen wir ein MRT durch, das die Ursache sichtbar macht. Anhand der Bilder und auch aufgrund von Erfahrungswerten, können wir dann sagen, ob sich der Ausfall erholen wird und über welchen Zeitraum. Wenn es sich beispielsweise um eine operationsbedingte Schwellung handelt, werden die Defizite wahrscheinlich nach wenigen Tagen verschwinden. Bei einem großen Schlaganfall sieht es da meist anders aus.
Wie bereiten Sie sich denn mental auf eine schwierige Operation vor? Auch nach 30 Jahren Berufserfahrung gibt es für mich immer noch Operationen, die sehr anspruchsvoll sind und selten vorkommen. Heute habe ich zum Beispiel ein vierjähriges Mädchen mit einem schweren Aneurysma operiert. Das ist ein Eingriff, für den ich eine individuelle Strategie brauche. Ich visualisiere vorher, stelle mir also den Ablauf der OP in den einzelnen Schritten vor. Ich habe in meinem Kopf sehr viele OPs als „Videofilme“ abgespeichert und versuche ähnliche Fälle zu identifizieren. Dieses Durchspielen mache ich abends vor dem Einschlafen und morgens, wenn ich mir die Zähne putze. Ich habe meistens einen Plan A, aber natürlich auch einen Plan B und C.Bei dem Kind habe ich von Plan A auf Plan B umgestellt, weil ich gesehen habe, dass es bereits eine natürliche Umgehung gab und kein Bypass mehr nötig war. Das Aneurysma musste nur noch unschädlich gemacht werden. Das Kind ist mittlerweile wach und es geht ihm gut.
Lesestoff
Hautnah

Peter Vajkoczy wurde bereits mit 39 Jahren Direktor der Neurochirurgie an der Universitätsklinik Charité in Berlin. In seinem Buch „Kopfarbeit“ (2022) schildert er, wie er zur Neurochirurgie kam, denn es war kein lang gehegter Wunsch. Er beschreibt außerdem viele seiner Patienten, ihre Erkrankungen, die technischen Möglichkeiten, über die er bei seinen Operationen verfügt, und wie sein Hochleistungsteam funktioniert. Man erfährt sehr viel über das Gehirn und den schmalen Grat zwischen Leben und Tod. Denn jede kleine Komplikation, jeder Millimeter in die falsche Richtung kann große Schäden anrichten. Gleichermaßen wichtig ist Vajkoczy der wissenschaftliche Fortschritt und die Forschungsarbeit am Universitätsklinikum. Er widmet sich dabei vor allem innovativen Operationsverfahren. Deshalb wünscht er sich, dass möglichst viele derer, die bei ihm gelernt haben, Neurochirurgie-Kliniken leiten.
Was möchten Sie als Wissenschaftler über das Gehirn gerne noch herausfinden? Für uns Neurochirurgen wäre wichtig, dass man die höheren Funktionen und ihre Verortung besser versteht. Bisher ist man froh, dass man weiß, wo etwa die Sprache und die Motorik angesiedelt sind, und wenn der Patient nach der OP sprechen und sich bewegen kann. Aber höhere Funktionen wie Persönlichkeit, Emotionalität, Gedächtnis oder auch die Fähigkeit, komplexe Handlungsabläufe durchzuführen – da wissen wir nicht wirklich, wo sie sind. Wenn wir es wüssten, könnten wir Tumore in diesen Regionen viel besser operieren. Und zweitens könnten wir diese Funktionen während einer Wachoperation testen.
Wachoperationen – das hört sich schwierig an. Sie haben recht, es ist eine höhere Anspannung während der Operation, aber gleichzeitig sind Wachoperationen auch ein Segen, weil man zu jedem Zeitpunkt weiß, wie es dem Patienten geht. Ich liebe Wachoperationen, denn mein hochspezialisiertes Team und ich können während der OP das Gehirn erforschen – für den Eingriff selbst, aber auch für die Wissenschaft. Linguisten sind beispielsweise auch im OP-Saal und evaluieren ständig die Sprache. Wir sind gerade dabei, eine Art Atlas zu entwickeln, für den wir alle Hinweise auf höhere Funktionen im Gehirn und wie man sie am besten testet, zusammentragen.
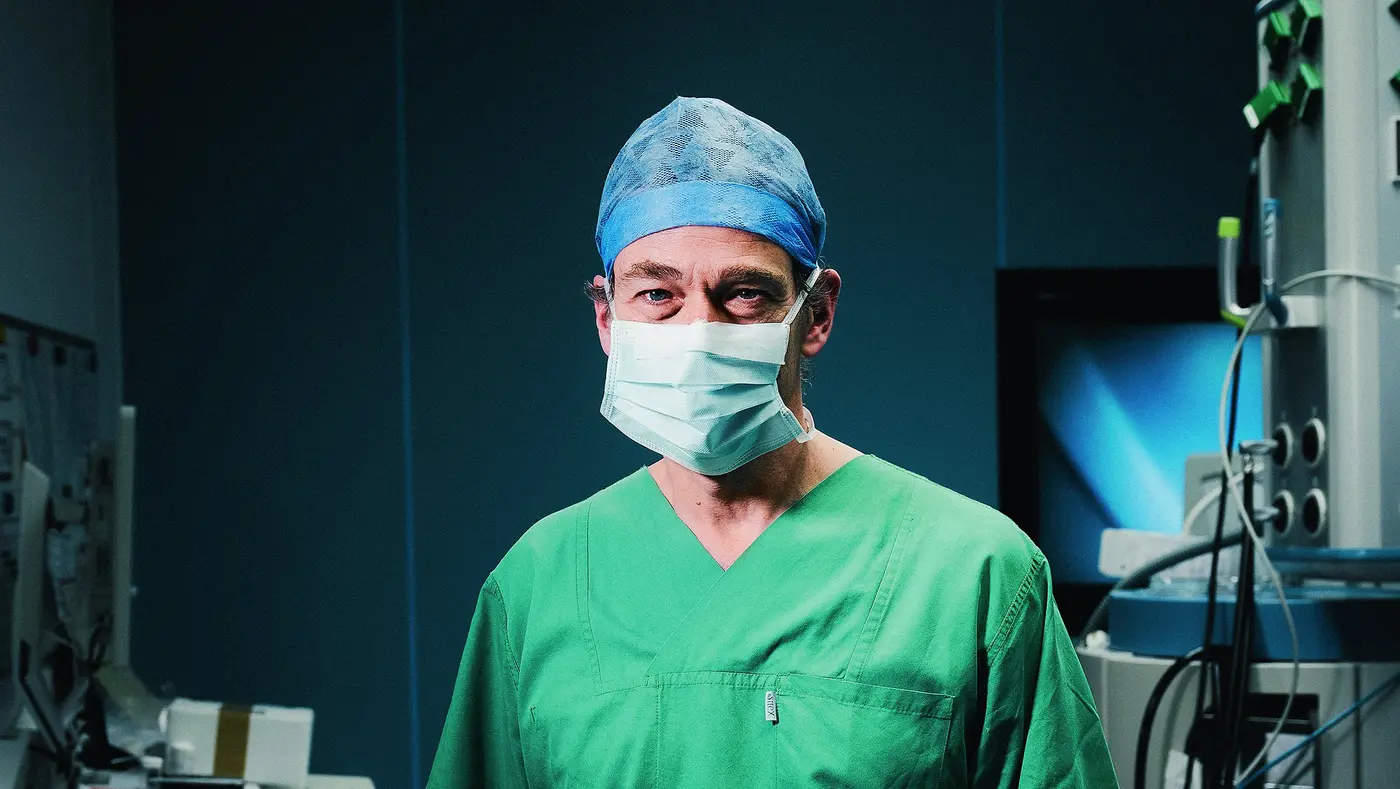
Was nimmt Sie bei Ihrer Arbeit am meisten mit? Operationen, bei denen ich eigentlich alles richtig geplant und durchgeführt habe, aber dennoch etwas schiefgeht, was ich nicht beeinflussen konnte. Das ist natürlich vor allem schlimm für die Patienten, aber ich kann solche Niederlagen auch nur schwer ertragen. Ich kann einfach schlecht verlieren.
Für viele Patienten sind sie die letzte Hoffnung. Aber nicht immer können Sie noch etwas tun. Wie gehen Sie damit um, schlechte Nachrichten überbringen zu müssen? Nach meiner Erfahrung schätzen Patienten Ehrlichkeit, Offenheit und Transparenz. Aber ich suche immer auch den Aspekt, der eine gewisse Hoffnung geben kann. Es sind schwierige Situationen, auch für mich, aber nach meiner Erfahrung sind die Patienten meistens sehr stark. Eine Erkrankung ist immer auch ein Prozess, in dem man lernt und sich anpasst.
Sie müssen häufig während einer Operation zwischen Lebensverlängerung oder Lebensqualität entscheiden. Wie viel Mut erfordert das? Die Lebensqualität steht heutzutage im Vordergrund. Die Zeiten, wo man mit dem Argument der Lebensverlängerung schwerwiegende Ausfälle in Kauf nimmt, sind vorbei. Die Maxime ist, dass die Lebensqualität über der vollständigen Entfernung des Tumors steht. Aber es gibt auch Situationen gerade bei jungen Patienten mit komplexen Tumoren, wo man weiß, wenn ich die Hälfte des Tumors stehen lasse, hat er gar nichts von der Operation. Deshalb geht man in solchen Fällen bis an die Grenze des Möglichen. Das wird vorher mit dem Patienten besprochen und gemeinsam entschieden. Bei anderen Tumoren, etwa einem gutartigen Akustikusneurinom, das meist eng am Gesichtsnerv liegt, entscheidet man sich während der Operation meist dafür, lieber einen Rest stehen zu lassen und ihn zu beobachten als das Risiko einer hängenden Gesichtshälfte in Kauf zu nehmen.
Bei Ihren Operationen, so beschreiben Sie es auch in Ihrem Buch, ist jeder Millimeter wichtig und kann über Leben und Tod entscheiden. Wenn kein Fehler passieren darf, wie kann man da jungen Kollegen das Operieren beibringen? Nicht jede Operation ist so komplex, dass es auf jede Millimeterbewegung ankommt. So werden junge Kollegen schrittweise herangeführt, spezialisieren sich und arbeiten sich dann begleitet darin ein. Bis zu dem Zeitpunkt, wo sie es eigenverantwortlich machen, ist es ein weiter Weg. Das Schwierigere ist jedoch der psychologische Aspekt, sie also auf den Umgang mit Komplikationen vorzubereiten, mit dem Druck und der Anspannung klarzukommen. Und wenn man doch einmal während einer OP falsch entschieden hat, damit fertigzuwerden. Ich versuche es vorzuleben, aber auch ich knabbere oft an Fällen, die nicht so verlaufen sind, wie wir es uns gewünscht haben. Es ist ein lebenslanger Lernprozess.
Sie sind den ganzen Tag damit beschäftigt, sich um andere zu kümmern. Schaffen Sie es da noch, auf sich selbst zu achten? Ich bin im Delegieren viel besser geworden. Ich halte mich fit und habe eine Familie, die mich sehr gut auffängt. Meine Frau ist Anästhesistin und kennt mich noch aus gemeinsamen OPs. Sie weiß, wie ich ticke, und ist mein bester Coach. Meine Work-Life-Balance hat zugegebenermaßen ein starkes Übergewicht bei Work, aber ich fühle mich wohl damit.
„Als junger Chefarzt wurde ich oft für einen Studenten gehalten.“
Prof. Dr. Peter Vajkoczy, Chefarzt der Klinik für Neurochirurgie der Charité in Berlin
Als Sie Chefarzt wurden, waren Sie erst 39 Jahre alt, und man hat sie damals oft für einen Studenten gehalten. Passiert das heute immer noch? Es stimmt, dass Patienten mich in den ersten Jahren nach einem Aufklärungsgespräch oft gefragt haben, ob der Professor auch noch vorbeikommt. Aber meine Frau hat mir inzwischen sehr deutlich gemacht, dass ich nicht mehr wie ein Student aussehe, der im Club seinen Ausweis vorzeigen muss, sondern durchaus wie der erfahrene Professor, der ich bin.


